子宮がん検診について
子宮がん検診は、子宮の入り口にできる癌、つまり子宮頸がんの病変もしくは前癌病変を早期に見つけるためにする検査です。子宮にできる癌としては子宮の奥の方(上部)にできる”子宮体がん”もありますが、両者は原因も症状も異なり、また、全く症状のない人では子宮体がん検診での発見率が低く、京都市では数年前から子宮体がん検診は実施されておりません。
子宮頸がんとは
20~30歳代の若年女性において、最も多いがんであり、ここ数年、罹患者が増加しており、1年間に約11,000人がかかられます。死亡者数も、他の臓器にできる癌は減少しているのですが、日本国内では子宮頸がんでの死亡は増加しており、約3,000人が亡くなられております。
子宮頸がんの原因は、ヒトパピローマウイルス(HPV)であることが、1983年にドイツ人のツア・ハウゼン博士により発見されました。多くの癌の原因が、不明の中で、感染により癌が発生することが証明された比較的早期の癌です。この功績で、博士は25年後の2008年にノーベル生理学・医学賞を受賞しました。
パピローマウイルスは哺乳動物の皮膚にいぼを作るウイルスですが、人の場合はヒトだけに特異的に感染する種類のウイルスでヒトパピローマウイルス(HPV)と呼ばれています。HPVの感染は、性交渉によって生じます。つまり、HPV感染も性感染症の一つといますが、感染したとしても他の性感染症のように急に帯下が増えたり、外陰部に腫瘤ができたりといった症状は起きません。HPVは現在200種類以上に分類されており、その中の16、18番など15種類が子宮頸がんの発症に関係すると言われています。
HPVは極ありふれたウイルスで性器や口を介して感染し、外陰部の皮膚にも存在するため、コンドームでも完全には防げないとされています(ただし、コンドームの使用で子宮頸がんの発生を減らすことができるというデータもあります)。したがって、一度でも性交渉のあった方は感染するリスクはあり、性交渉を経験した女性の50~80%は生涯で一度は感染する可能性があるとされています。しかし、感染しても、免疫能が通常であれば、大部分(90%)のHPVは2年以内に自然に排除され、喫煙などの子宮頸がんの促進因子を持った人や、持続感染のある方の極一部が子宮頸がんの発生につながると考えられています。つまり、子宮頸がんは非常に身近な病気であると言えます。また、病変がある程度進行してくると、月経以外の不正出血、性交渉の後の出血といった症状が出ることもあります。
子宮がん検診
性交渉のある女性は、たとえ何の症状がなくても、子宮がん検診を受ける事が勧められます。原則として自費診療となりますが、京都市を始め、京都府下の市町村では20歳時に、子宮がん検診の無料クーポンを配布しており、また2年に1回の検診を勧め、受診料金の補助があり、1回1000円程度で行えます。
検診は、内診にて子宮に入り口、頚部をブラシ等で軽くこすって、子宮頸部の細胞を集め、液体に溶いで検査に出します。この間、約10秒~30秒ほどです。
最近は自己採取も行われていますが、子宮頸がんの前癌病変は、子宮頚部のごく一部から発生するので、正確に子宮頚管部を肉眼的に確認して、そこから細胞を擦ってくる必要があるので、やはり受診されて検診されることをお勧めします。
京都市などのがん検診の結果は、約3~4週間で、自宅に結果が郵送されてきます。
子宮がん検診で、異常が出たら
子宮がん検診で集められた細胞は、液体に溶いてあり、この中で細胞のみを沈降させて、スライドグラス上に展開して顕微鏡で観察し、細胞の形、細胞には細胞質と核があるので、核の形、細胞質と核の比率などで分類する細胞診検査を行います。その結果は、以前は、IからⅤの数値で表していましたが、子宮頸がんの原因がHPVであることがわかってからHPVによる細胞の形の変化の程度で、英語の記号で分類されることになりました。その中で、最も軽い異常はASC-USと表現されます。つまり、少しだけ変な形の細胞がある状態です。しかし、この変化は何もHPVのみで生じるわけではなく、他の膣内の細菌やウイルス感染、その他のホルモン環境でも生じる可能性があります。したがって、この場合は、この変化がHPVによるものかどうかを調べることになっており、がん検診の際に用いた検体の中にHPVがいるかどうかを調べる検査(HPV-DNA検査)をまず行います。
最近のHPV-DNA検査では、子宮頸がんの発生に関与する15種類のHPVのうち、最も若い人に多く、子宮頸がんの早期発症に関わっていると思われる16番、18番のHPVとその他13種類のHPVがあるかどうかを検査できます。つまり3項目に分かれた結果が出ます。もし、3項目とも検出されなかった場合は、また、定期的な子宮がん検診を行っていくことになります。HPV-DNAが検出された場合は、子宮の入り口に子宮頸がんの前癌病変のごく初期のものがある可能性があるので、子宮頸部の精密検査を行います。
HPV-DNA検査は、産婦人科医のいる施設でのみ可能です。当院でも予約なしで行っております。結果は10~14日間で判明します。
細胞診検査で、それ以上の異常所見がある場合、たとえばLSILやHSIL、ASC-Hなどで表現される結果が出た場合は、その細胞の形の異常にHPVが関与している可能性が高いので、子宮頸部の精密検査を行ないます。
当院では、HPV-DNA検査や子宮頸部の精密検査は、会社の健康診断や、自己HPV-DNA検査、他院の子宮がん検診で異常所見のあった方でも検査可能です。診療予約を行なって受診してください。
子宮頸がん精密検査
子宮がん検診で異型細胞が見つかったり、HPV-DNA感染がわかった場合は、精密検査になります。つまり、子宮の入り口付近に子宮頸がんの初期病変があるかもしれないので、そこの組織をとって調べることになります。
 その場合、最も効率の良い方法は、子宮頚部を全部切り取って詳しく調べる方法ですが、これは手術となって、手間と時間がかかり、入院扱いとなります。したがって、外来での精密検査は、子宮の入り口を拡大し、じっくり観察して、最も怪しい所見のある部位の組織を採取する方法をとります。この時、子宮入り口の拡大鏡(コルポスコープ)を用い、生検器具を用いて組織をとります。取るときに少し痛いです。また出血を伴います。特に、子宮頚部にある程度の病変があった場合の方が、出血が多い傾向があります。組織採取後は、当院では2~3分間ほど圧迫止血を行い、止血を確認してから、薬を持って帰っていただきます。
その場合、最も効率の良い方法は、子宮頚部を全部切り取って詳しく調べる方法ですが、これは手術となって、手間と時間がかかり、入院扱いとなります。したがって、外来での精密検査は、子宮の入り口を拡大し、じっくり観察して、最も怪しい所見のある部位の組織を採取する方法をとります。この時、子宮入り口の拡大鏡(コルポスコープ)を用い、生検器具を用いて組織をとります。取るときに少し痛いです。また出血を伴います。特に、子宮頚部にある程度の病変があった場合の方が、出血が多い傾向があります。組織採取後は、当院では2~3分間ほど圧迫止血を行い、止血を確認してから、薬を持って帰っていただきます。
当院ではコルポスコピー検査は原則として予約制で行っており、検査翌日に、もう一度出血の確認のために受診していだだくようにしております。夜間に急に出血があった場合でも電話連絡可能です。会社の健康診断や、自己HPV-DNA検査、他院の子宮がん検診で異常所見のあった方でも検査可能です。診療予約を行なって受診してください。
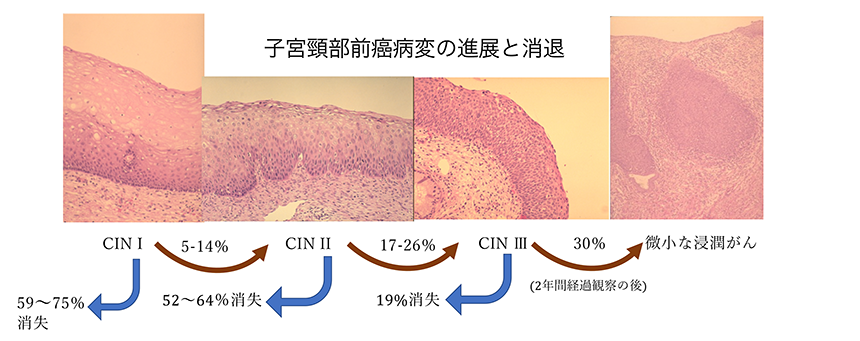
検査結果は約一週間で出ます。子宮頸部の組織は、重層扁平上皮といって細胞は屋根瓦のように数層から十数層連なった形をとっており、異型細胞が出る場合は、その下の層から出現します。このため、組織結果は下から1/3、2/3、3/3(全層)の三段階(CINI~Ⅲ)、もしくは1/2、2/2の2段階(LSILとHSIL)で分類されております。
1/3まで異型細胞が認められた場合(CIN I)でも、ウイルスは自然に排除され、数年にわたり観察していくと70~90%程度は完全に消失すると言われ、2/3までの場合(CIN II)も20~30%は完全になくなると言われています。しかし、全層に異型細胞が認められた場合(CIN Ⅲ)は完全に消失することは稀とされ、数年後には、約30%において上皮の一番下の基底膜を破って、異型細胞が間質に浸潤してくると考えられています。この全層まで異型細胞がある状態までが前癌病変と言えます。当院では組織診断が2/3までの病変(CIN IとCIN II)では自然消失を期待して、ほとんどの場合、経過観察としており、3ヶ月後から半年後に再度、細胞診検査を行うことにしております。上皮の2/3以上の病変(子宮頚部高度異形成・CIN Ⅲ)や全層異常細胞が認められた場合(上皮内癌)、又はHPV16番や18番やその他の進行しやすいHPV-DNAが認められ、病変が長期にわたって持続する場合は治療の対象となります。
子宮頸部高度異形成、CIN Ⅲ、上皮内癌の手術療法
最近は、これらの病変は子宮頸部の極一部の上皮のみの病変ですので、その部分を電気メスなどで切り取ってしまう手術を行うことが多いです。上皮内癌の状態までに治療を行なって、病変が完全に摘出できれば、まず大丈夫とされており、それ以上の浸潤があった場合でもその程度がごく限られておれば、適切な治療を行えば、他に転移のあることは非常に稀であり、心配はないとされております。
子宮頸部の高度異型や上皮内癌の治療は子宮頸部の上皮を浅くかつ確実に円錐形に切り取る手術で、子宮頸部円錐切除術と言われております。経膣的な手術ですが、出血と疼痛を伴うので、入院の上、麻酔下に行います。手術時間は約10分〜30分程度で、出血量は通常は少量です。当院では子宮頸部の病変のはっきり見える、膣壁の広い方を対象に一泊入院で行っております。術後一週間前後に出血を伴うことがありますので、1〜3週間の間に数回の通院が必要です。手術後も長期的な子宮頸部の細胞診検査などが必要となります。
子宮頸がんの予防
子宮頸がんの検査で、HPV-DNAが検出された場合、残念ながら現時点では、これらを完全に早期に治療する方法は開発されておりません。子宮頸がんの原因は多くの場合、HPV感染で始まるため、感染自体を予防することが重要と考えられ、そのためにはHPV感染予防ワクチンを注射することが有効です。
HPV感染予防ワクチンはHPV16型と18型の感染を主に防ぐことができ、特に20歳台から30歳代の若年女性の頸がんの約6~7割を予防できると考えられています。HPV感染予防ワクチン接種を国の予防接種プログラムとして早期に取り入れたオーストラリア・イギリス・米国・北欧などの国々では、HPV感染や前がん病変の発生が有意に低下していることが報告されています。
さらにHPV16型・18型は、子宮頸がん以外にも、外陰がん・腟がん、男性も含めた肛門がんや中咽頭がんの主要な原因となっていることが明らかになっており、ワクチンが子宮頸がんだけでなく、HPVに起因する多くのがんの予防に繋がると期待されています。当院でも希望者に、予約制で4価のHPV感染予防ワクチンを接種しております。ワクチン接種後の注意点などは厚労省のホームページをご覧ください。
ただし、HPV感染予防ワクチンはすべてのタイプのHPV感染を予防できるわけではないため、ワクチン接種後も定期的に子宮頸がん検診を受けることが大切です。